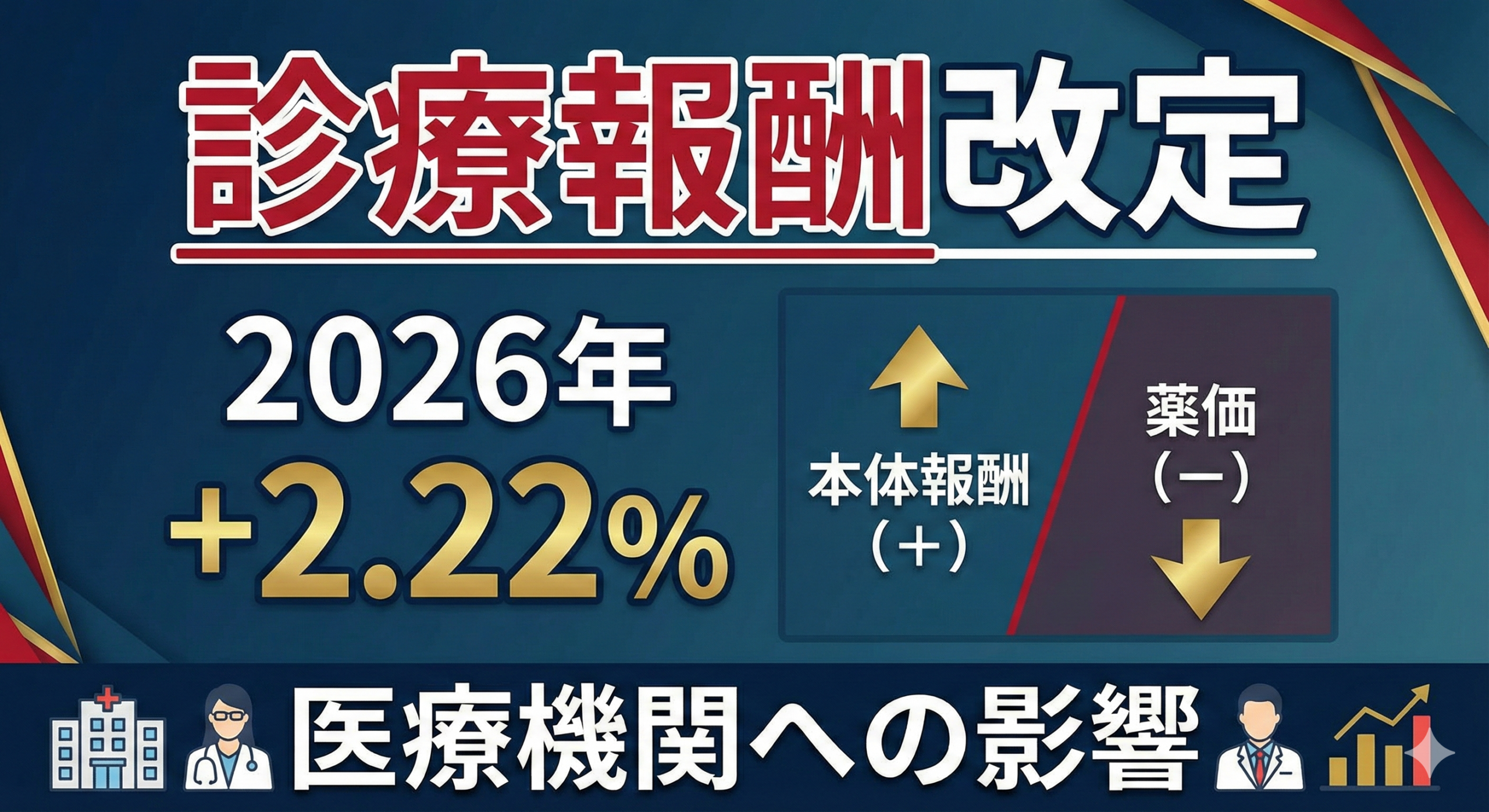
2026年度診療報酬改定の改定率は全体でプラス2.22%となり、その内訳は本体報酬(技術料・人件費)がプラス3.09%、薬価・材料価格がマイナス0.87%という結果となりました。2025年12月23日の閣僚折衝で正式決定されたこの改定率は、本体部分の引き上げ幅が3%を超えるものとしては1996年度以来、実に30年ぶりの大幅なプラス改定です。この歴史的な改定は、インフレ経済への移行に伴う医療機関の経営危機への対応と、医療従事者の賃上げを最優先課題として実現されたものであり、病院経営や患者負担に大きな影響を与えることになります。この記事では、2026年度診療報酬改定の詳細な内訳から、医療機関への具体的な影響、そして患者負担の変化まで、知っておくべき情報を網羅的に解説していきます。

2026年度診療報酬改定とは何か
2026年度診療報酬改定とは、2026年4月(診療報酬は6月施行)から適用される医療サービスの公定価格の見直しのことです。診療報酬は2年に1度改定されるルールとなっており、今回の改定は日本の医療政策において特筆すべき転換点として位置づけられています。
過去四半世紀にわたり、日本の診療報酬改定は高齢化に伴う医療費の自然増を抑制するという財政規律の論理に支配されてきました。本体改定率は0%台から1%台の低水準、あるいはマイナス改定に甘んじてきた歴史があります。しかし今回は、長年のデフレからインフレ経済へと移行する中で、公定価格で運営される医療機関が物価高騰と賃金上昇の波に直面し、経営危機に瀕しているという切実な現実を踏まえた決定となりました。
政府・与党は「賃上げと物価高騰への対応」を最優先課題に掲げ、財務省の査定圧力を押し切る形で政治主導による大幅プラス改定を決断しました。全就業者の1割以上を占める医療・介護分野での賃上げが、日本経済全体の「構造的な賃上げ」を実現するために不可欠であるというマクロ経済的な要請が、今回の異例の決着を後押ししたと分析されています。
プラス2.22%の内訳を徹底解説
2026年度診療報酬改定の全体改定率プラス2.22%は、本体報酬と薬価・材料価格の2つの要素から構成されています。本体報酬がプラス3.09%、薬価・材料価格がマイナス0.87%であり、これらを合算した結果がプラス2.22%となります。
本体報酬プラス3.09%の構成要素
本体報酬のプラス3.09%は、単なる政治的な決定ではなく、5つの具体的な政策要素を積み上げ、そこから効率化分を差し引くという精緻な計算プロセスを経て導き出されています。
賃上げ対応分として+1.70% が計上されました。これは今回の改定の核心部分であり、全体の過半を占める最大の要素です。医療従事者の給与水準を全産業平均の賃上げペースに追いつかせるための原資として確保されました。具体的な目標として、看護師や薬剤師、技師、リハビリ職などの医療関係職種については2026年度と2027年度それぞれにおいてプラス3.2%のベースアップを実現することが掲げられています。さらに、看護補助者や事務職員については他産業との人材獲得競争が激化していることを踏まえ、プラス5.7%という高い賃上げ目標が設定されました。この数字は2026年度のプラス1.23%と2027年度のプラス2.18%の平均値として算出されています。なお、40歳未満の若手勤務医についても賃上げの対象に含まれることが明記されました。これまで医療の周辺業務と見なされがちだった看護補助者や事務職員に対して医療専門職以上の高い賃上げ目標が設定された点は、介護職や一般サービス業の賃金上昇により病院の現場を支える補助スタッフの採用が極めて困難になっている現状を政府が深刻に受け止めた結果と言えます。
物価高騰対応分として+0.76% が確保されました。医療機関は、MRIやCTなどの大型医療機器、カテーテルなどの消耗品、そして24時間稼働するための光熱水費など多額のコストを負担しています。近年の円安とエネルギー価格の高騰がこれらのコストを直撃しており、この対応として計上されたものです。内訳は将来の物価上昇を見込んだ恒久的な対応分がプラス0.62%、高度機能病院への特例的な上乗せ分がプラス0.14%などとなっています。
経営環境悪化への緊急対応分として+0.44% が措置されました。2024年度改定以降の急速な経営環境悪化に対応するための緊急措置であり、足元のインフレがあまりに急激であったため、過去2年間の持ち出し分を事後的に補填する性格を持っています。
食費・光熱水費対応分として+0.09% が確保されました。入院時の食事療養費と光熱水費の基準額引き上げに伴う公費負担分の増加に対応するものです。低所得者や指定難病患者については負担増を免除するため、その免除分を国庫で補填するための枠として設定されています。
通常改定分として+0.25% が計上されました。地域包括ケアシステムの深化、医療DXの推進、小児・周産期医療の充実、救急医療体制の強化など、個別の政策課題に対応するための技術料引き上げに充てられます。
一方で、効率化・適正化分として▲0.15% がマイナス要素として計上されています。後発医薬品の使用促進、リフィル処方箋・長期処方の活用、在宅医療・訪問看護の適正化などにより、財源を捻出するためのマイナス改定です。
薬価・材料価格マイナス0.87%の内容
薬価についてはマイナス0.86%(国費ベースで約1052億円の削減)、材料価格についてはマイナス0.01%となりました。これは市場での実勢取引価格が公定価格を下回っている乖離分を埋めるための定例的な引き下げです。ただし、イノベーションの評価や安定供給確保の観点から、引き下げ幅は当初の財務省案よりも緩和されました。
史上初の階段状改定メカニズム
2026年度診療報酬改定において、制度設計上の最大の特徴となったのが「階段状(ステップアップ)改定」の導入です。通常の診療報酬改定では決定された改定率が2年間均一に適用されますが、今回は年度ごとに異なる改定率が設定されました。
2026年度(初年度)はプラス2.41%、2027年度(2年目)はプラス3.77%となり、2年度平均でプラス3.09%という計算になります。2年目に向けて改定率が階段を登るように上昇する仕組みとなっています。
この複雑な運用が採用された背景には3つの明確な意図があります。第一に、持続的な賃上げと物価上昇への動的対応です。2027年の方が物価や賃金の水準がさらに上昇している可能性が高いとされており、経済の実勢に合わせて徐々に引き上げることで、医療機関が安心して恒久的なベースアップに踏み切れるという効果を狙っています。第二に、財政負担の平準化です。初年度から高い改定率を適用すると保険料負担や国庫負担が急激に増加するため、段階的な引き上げで負担増のスピードを緩和しています。第三に、予備費的な機能の確保です。2027年度における更なる調整を行う余地を残しており、経済情勢に連動する機動的な診療報酬への進化を示唆しています。
賃上げスキームの詳細と実効性確保
本体プラス3.09%のうち半分以上を占める賃上げ対応分は、医療機関に自動的に配られるものではなく、厳格なルールに基づいた使途限定の資金です。
2024年度改定で新設された「ベースアップ評価料」の仕組みが2026年度はさらに強化されます。医療機関が全職員の給与総額の一定割合を賃上げに使うという計画書を提出し、その実績を報告することで、初診料や入院料に上乗せ点数を算定できる仕組みです。
2026年度改定における主な変更点として、対象職種の完全包括化が挙げられます。2024年度は対象が医療関係職種に限定されがちでしたが、今回は事務職員や看護補助者など医療機関で働くほぼすべての職員が明確なターゲットとして位置づけられました。また、配分ルールの柔軟化も実現し、職種間で賃上げ率に差をつけることが認められます。採用難易度の高い看護補助者の賃金を重点的に上げ、他の職種は平均並みにするといった戦略的な配分が推奨されます。
賃上げの実効性確保として、経営情報データベースへの報告義務化が進められています。すべての医療法人に対して職種ごとの給与総額や人数、賃上げ実績を詳細に報告することを義務付ける方向で調整が進んでいます。さらに、賃上げ加算を算定しているにもかかわらず実際には賃上げが行われていない医療機関については、加算の返還や算定停止といった厳しい措置が検討されています。これにより、2026年度以降は賃上げをしない医療機関は経営的に不利になるだけでなく、国からの監視対象となるため、半強制的に賃上げに取り組まざるを得ない環境が構築されます。
病院と診療所の配分格差
2026年度診療報酬改定のもう一つの大きな特徴は、資金配分における病院と診療所の格差がかつてないほど広がったことです。財務省や健保連が長年主張してきた「診療所は儲かっているが病院は赤字だ」というデータを根拠にした配分となっています。
物価高騰対応分の将来分プラス0.62%の配分比率を見ると、病院がプラス0.49%であるのに対し、医科診療所はプラス0.10%、歯科診療所はプラス0.02%、保険薬局はプラス0.01%となっています。病院には診療所の約5倍の配分がなされています。
経営環境悪化への緊急対応分プラス0.44%においては格差がさらに拡大し、病院がプラス0.40%であるのに対し、医科診療所はプラス0.02%にとどまり、実に20倍もの差がつけられています。
政府の論理としては、病院は給食の食材費、大量の光熱水費、高額な医療機器のメンテナンス費、寝具のリース代など物価高の影響を広範囲に受ける一方、診療所や薬局はそうした固定費の比率が低く、また直近の経営実態調査でも相対的に利益率が高いとされています。そのため限られた財源は危機的な状況にある病院に集中投下すべきという判断がなされました。
この配分結果は開業医にとっては極めて厳しいものです。物価対応分として得られるプラス改定はわずか0.12%程度に過ぎず、実際のインフレ率を大きく下回ります。実質的なマイナス改定に近い状況となります。
また、6月施行までのタイムラグの問題もあります。賃上げや物価高は4月から進行しますが、診療報酬が引き上げられるのは6月からです。この4月・5月の2ヶ月間はコストは上がっているのに収入は変わらない逆ざや状態が発生し、キャッシュフローが悪化するリスクがあります。
一方で病院経営者にとっては、長年の構造的な赤字を是正する千載一遇のチャンスとなります。特に大学病院などの特定機能病院にはさらにプラス0.14%の上乗せ措置が講じられるため、高度医療機器の更新などに一定の目処が立つことになります。
OTC類似薬の選定療養化による患者負担増
2026年度診療報酬改定において患者の生活に最も直接的な影響を与えるのが、OTC類似薬の選定療養化です。処方箋なしで薬局で買える薬と同じ成分が含まれる医療用医薬品について、医療保険からの給付範囲を縮小し患者に特別な料金を負担させる制度となります。
対象となるのは77成分、約1100品目に及びます。主な対象として、保湿剤のヘパリン類似物質(ヒルドイド、ビーソフテンなど)、鎮痛消炎貼り薬のロキソプロフェン(ロキソニンパップ)やケトプロフェン(モーラステープ)、ビタミンB群やビタミンC、抗アレルギー薬のフェキソフェナジン(アレグラ)やエピナスチン(アレジオン)、去痰薬のカルボシステイン(ムコダイン)、整腸剤のビオフェルミンやミヤBMなどが挙げられます。
負担額の計算方法は大きく変わります。2026年10月頃の導入が有力視されており、薬価の25%に相当する額を特別の料金として全額自己負担(消費税もかかる)し、残りの75%の部分について通常の保険適用として計算されることになります。
具体的な計算例として、1ヶ月分で薬価総額が2,000円の保湿剤を処方された3割負担の患者の場合を見てみましょう。従来であれば2,000円の30%で600円の支払いでした。新制度では、まず特別料金として2,000円の25%である500円に消費税10%が乗り550円となります。さらに保険部分として1,500円の30%で450円が加わり、合計支払額は1,000円となります。支払額が600円から1,000円へと約1.7倍に跳ね上がる計算です。
この制度の狙いは、軽微な症状であれば市販薬で購入してもらうよう誘導し、医療費を削減することにあります。ただし、医学的な理由でその薬を使わなければならない場合や市販薬では対応できない高用量の場合などは、医師の判断で従来の保険適用とすることが認められる見込みです。
入院時の生活コスト負担増
入院患者にとっても治療費以外の生活コストの負担増が待っています。
入院中の食事代の自己負担額が引き上げられます。現在の標準的な負担額は1食あたり460円ですが、1食あたり40円から50円程度引き上げられる方向で最終調整されています。1日3食で120円から150円増、1ヶ月の入院で約4,000円前後の負担増となります。
光熱水費についてもエネルギー価格の高騰を反映し、1日あたり60円の引き上げが行われます。1ヶ月で約1,800円の負担増です。食事代と合わせると入院患者は月額で6,000円近く支払いが増えることになります。
ただしこれらの引き上げはすべての患者に適用されるわけではありません。住民税非課税世帯などの低所得者や長期入院が必要な指定難病患者については、現行の負担額を据え置く措置が取られます。
薬価制度改革とイノベーション評価
本体プラスの陰で薬価等の改定率は全体でマイナス0.87%となりましたが、その内容は単なる価格引き下げにとどまらず、製薬業界の構造を変える大きなルール変更が含まれています。
製薬業界にとって最大のニュースは、長年の懸案であった共連れルール(市場拡大再算定の類似品への適用)の廃止です。これまでは画期的な新薬が予想以上に売れて価格が引き下げられる際、類似した作用機序を持つ他の薬も売れ行きに関係なく道連れで価格を下げられていました。2026年度からはこのルールが廃止され、代わりに各製品ごとの販売額に基づいた四半期ごとの再算定ルールが導入されます。
革新的な新薬が日本市場に早期に導入されるよう、有用性が認められる新薬については薬価を維持・優遇する仕組みが強化されます。一方で類似薬が多数存在し費用対効果が低いと判断される医薬品については、より厳しい価格引き下げが行われる方針です。
長期収載品とリフィル処方の推進
2024年10月から開始されたジェネリックがあるのに先発品を選ぶと高くなる制度ですが、2026年度改定ではこの特別料金の割合がさらに拡大されます。現在は先発品と後発品の価格差の4分の1が自己負担ですが、2分の1やそれ以上に引き上げられる可能性があります。
症状が安定している患者に対して医師の診察なしで薬局で薬をもらえるリフィル処方箋や28日以上の長期処方を行うことが、医療機関に対して強く求められます。政府はこれらの処方が可能であることを院内に掲示することを義務付けるなど普及策を強化します。患者にとっては通院の手間や再診料が減るメリットがあります。
2026年度診療報酬改定が示す医療政策の方向性
2026年度診療報酬改定は単なる点数の上げ下げではありません。インフレ時代における日本の医療提供体制を維持するための大規模な構造改革と位置づけられます。
30年ぶりの3%超え改定は、医療従事者の賃金を国家プロジェクトとして引き上げる意志の表れです。特に事務職や補助者の大幅賃上げは地域雇用の活性化にもつながります。
資金配分の極端な格差は、国が高度急性期病院を守ることに全力を注ぎ、軽症対応の診療所には自助努力を求めているメッセージです。診療所はかかりつけ医機能の強化や在宅医療への参入など生き残り戦略を模索する必要があります。
OTC類似薬の負担増、選定療養の拡大、入院食費の値上げは、患者に対して医療にはコストがかかるという現実を突きつけます。患者はジェネリックの選択、市販薬の活用、リフィル処方の要求など、賢い消費者としての振る舞いが求められるようになります。
2026年6月1日の施行に向けて、各医療機関の具体的な点数設定や各薬局での対応策が順次発表されていきます。この歴史的な変化を注視し、自身の医療費負担がどのように変わるのかを理解しておくことが重要です。今回の改定は2年に1度の診療報酬改定において、1996年度の橋本龍太郎内閣時代以来となる30年ぶりの大幅プラス改定であり、日本の医療政策の大きな転換点として記録されることになります。


コメント